Ghid pentru cei 6.600 de pacienți români care suferă de “purpura trombocitopenică imună”
- Violeta Fotache
- 25 martie 2015, 19:50
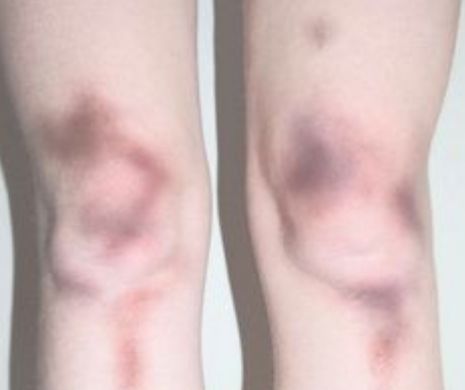
Asociația Pacienților cu Afecțiuni Autoimune - APAA - a lansat public Ghidul pacientului cu purpura trombocitopenica imuna. Este primul astfel de material destinat pacienților și familiilor lor, care explică în detaliu afecțiunea și vine în sprijinul bolnavilor cu sfaturi pentru gestionarea acesteia.
Conform rapoartelor de specialitate, cca 6.600 de persoane sunt afectate în țara noastră de Purpura Trombocitopenică Imună (PTI) - o boală autoimună care, deși descoperită în anul 1735, datorită subdiagnosticării sau ignorării simptomelor sale, este aproape necunoscută în prezent. Pacienții sunt femei tinere, în marea majoritate, însă uneori pot fi afectați și copiii.
Rozalina Lăpădatu, Președinte Asociației Pacienților cu Afecțiuni Autoimune – APAA, ne sfătuiește: ”Dacă prezentați cel puțin unul dintre următoarele simptome, adresați-vă urgent medicului de familie sau unui medic hematolog: apariția în mod excesiv a vânătăilor (purpura), sângerări superficiale sub piele ce apar de obicei pe picioare și arată ca un fel de iritații sau pete mov-roșiatice, sângerări mai abundente în cazul tăieturilor sau zgârieturilor, apariția spontană a epistaxisului (sângerare nazală), sângerarea gingiilor în special după lucrări dentare, apariția sângelui în urină sau scaun, flux menstrual neobișnuit de abundent, oboseală. Niciuna din aceste simptome nu este întâmplătoare!”
Medicul Iulia Ursuleac, MD, PhD, șef lucrări UMF Carol Davila, București, Clinica Hematologie, Institutul Clinic Fundeni explica ”Purpura trombocitopenică imunologică, cunoscută anterior ca purpura trombocitopenică autoimună/idiopatică este o afecțiune caracterizată prin scăderea numărului de trombocite sau plachete sanguine sub 100.000/mmc, cifră considerată actualmente limita inferioară normală. Cauza acestei anomalii este o tulburare imună/autoimună, în care trombocitele sunt distruse ca urmare a prezenței anticorpilor dirijați împotriva unor componente membranare ale trombocitului. Trombocitele sunt celule (elemente) sanguine lipsite de nucleu, cu rol important în protecția împotriva sângerărilor la nivelul pielii și/sau mucoaselor. Riscul de sângerare crește direct proporțional cu scăderea numărului de trombocite, fiind maxim la mai puțin de 30.000/mmc. Sângerările pot fi externe sau manifestate ca hemoragii în organe și țesuturi și pot apărea chiar spontan, în absența oricărei traume, existând risc fatal în cazul în care sângerarea este masivă și/sau în organe vitale(ex creier).”
Trei tipuri ale bolii
Boala poate fi de trei tipuri: acută, recentă și cronică. Putem vorbi de forma recentă în cazul pacienților care au mai puțin de un an de la diagnosticare. Forma acută a PTI apare de cele mai multe ori în cazul copiilor cu vârste cuprinse între 2 și 4 ani și este asimptomatică, nefiind necesar un anumit tratament. Adulții diagnosticați cu PTI acută pot să nu necesite un anumit tratament, ci doar monitorizarea atentă periodică a numărului de plachete. Însă dacă simptomele devin supărătoare și numărul plachetelor rămâne scăzut, doctorul vă recomandă începerea unui tratament. Forma cronică a PTI persistă mai mult de 6 luni și dezvoltă simptomele caracteristice acestei boli, nefiind cunoscută o cauză specifică a apariției acestei afecțiuni. În cazul în care pacientul este diagnosticat cu PTI cronică, acesta va avea nevoie de tratament specific și de monitorizare regulată la medicul specialist hematolog.
Tipuri de tratamente pentru PTI cronică
Scopul tratamentului medicamentos sau chirurgical oferit în cazul pacienților cu PTI cronică este de a mări numărul plachetelor până la un nivel sigur și normal, inducând remisia și permițând pacienților să aibă o viață normală. Tratamentele sunt de cele mai multe ori sub formă de medicamente și în anumite cazuri, operație chirurgicală de eliminare a splinei. Corticosteroizii: reprezintă prima intenție de tratament. Aceștia pot ajuta la creșterea numărului plachetelor prin suprimarea activității sistemului imun. Administrarea de lungă durată a acestui medicament poate avea efecte secundare, ce includ: creșterea în greutate, cataracta, creșterea nivelului de zahăr din sânge, creșterea riscului de infecții în organism și pierderea calciului din oase (osteopenie sau chiar osteoporoză). Imunoglobulina intravenoasă: în cazul sângerărilor masive sau creșterii rapide a numărului plachetelor pentru o intervenție chirurgicală, acest tip de tratament este rapid și eficient, însă efectul lui dispare în câteva săptămâni. Posibile efecte secundare pot fi: dureri de cap, amețeli și febră. Medicamente imunosupresoare: sunt administrate pentru controlarea inflamației şi a activității sistemului imun, mai ales în cazul în care corticosteroizii nu reușesc să țină boala sub control sau când o persoană nu tolerează doze mari de corticosteroizi. Aceste medicamente pot avea efecte secundare grave, de aceea este indicat să fie luate doar sub atenta monitorizare a doctorului. Medicamente imunosupresoare recomandate în cazul purpurei trombocitopenice sunt: ciclofosfamida, metotrexat, azatiopirina, dapsona, mycophenolatul mofetil, ciclosporina A. Agonişti ai receptorului trombopoietinei (romiplostim sau eltrombopag): ajută măduva osoasă la producerea unui număr mai mare de plachete, astfel prevenindu-se apariția vânătăilor și a sângerărilor. Posibile efecte secundare sunt: dureri de cap, dureri de articulații sau mușchi, amețeală, stare de vomă, risc crescut de cheaguri de sânge.
Sângerările severe și extinse pot fi foarte periculoase, caz în care este nevoie de tratament de urgență. Aceste tratamente includ transfuzii cu plachete, metilprednisolon intravenos și imunoglobulina intravenoasă.
Unele tratamente sunt compensate 100% de către Casa Naționala de Asigurări de Sănătate (CNAS). Una dintre cele mai mari probleme din țara noastră cu această afecțiune este lipsa unui Registru al Pacienților.
Impactul bolii asupra calității vieții
Un studiu apărut în American Journal of Hematology, a publicat date referitoare la calitatea vieții bolnavilor care suferă de PTI. Din perspectiva modului în care este afectat pacientul, studiul a arătat ca PTI nu este o boală cronică ușoară și că impactul pe care îl are asupra calității vieții este substanțial, determinând în mod categoric apariția unor modificări cu impact negativ asupra stilului de viață: absența de la lucru/școală, raportată de 68% din subiecții incluși în studiu, dificultatea de a avea o carieră și chiar pierderea unor oportunități de promovare, raportată de 16% dintre pacienți si tulburările de somn regăsite în cazul a 25% dintre subiecți. Psiholog Geanina Aprodu explică: ”Studiile de specialitate arată că abordările terapeutice în cazul bolnavilor cu PTI presupun intervenții asupra stilului de viață al pacientului, deoarece acesta trebuie să se supună unui program constant de vizite la spital, administrări de medicamente intravenoase, testări periodice ale parametrilor fiziologici și chiar spitalizare. Tocmai datorită acestor modificări în viața de zi cu zi a bolnavului cu PTI, putem vorbi de importanța factorilor psihologici care pot afecta calitatea vieții. Este favorizată astfel apariția unor modificări ale rolului pe care pacientul îl joacă atât în relația de cuplu, relațiile de familie cât și în relațiile sociale și profesionale.
Trecerea de la statutul de persoana sănătoasă la cea de pacient presupune de regulă experimentarea unei sume de pierderi și poate conduce la apariția unor comportamente de rol bazate pe anxietate, depresie, furie, durere, dependenta, egocentrism. De exemplu, frica de sângerare domină gândurile multor adulți generând o stare de anxietate în timp ce în cazul adolescenților această frică determină o limitarea a interacțiunilor sociale, limitarea autoimpusă de cele mai multe ori și care atrage după sine consecințe ce pot manifesta mai târziu.
Nu lipsită de importanță este afectarea imaginii de sine, scăderea stimei de sine, creșterea gradului de nesiguranță. Așa cum relevă studiile de specialitate, impactul pe care PTI în forma sa cronică îl are asupra pacienților în privința sănătății psihice (vitalitate, funcționare socială, limitările datorate problemelor emoționale) este la fel de important ca și în cazul unor boli precum hipertensiune arterială, artrită, diabet zaharat, cancer, congestie cardiacă cronică, paralizia sau amputarea unui membru. Aceste date vin sa susțină ideea că PTI nu este o afecțiune care poate fi privită ca făcând parte din categoria bolilor ușoare ce fac parte din grupul bolilor autoimune.”
Asociaţia Pacienţilor cu Afecţiuni Autoimune - APAA s-a înfiinţat pentru a oferi suport persoanelor şi familiilor celor afectaţi de aceste boli. Principalele obiective ale Asociaţiei sunt: reintegrarea socială si profesională a pacienţilor cu afecţiuni autoimune, consilierea de specialitate a pacienţilor şi familiilor lor, precum şi impulsionarea responsabilizării structurilor guvernamentale în problematica acestor boli.








